Дата публикации 3 мая 2023Обновлено 3 мая 2023
Определение болезни. Причины заболевания
Нейродермит (Neurodermatitis) — это хроническое воспалительное заболевание кожи, зачастую связанное со стрессом. Болезнь проявляется зудом, следами от расчёсов, утолщением, покраснением и шелушением участков кожи.
Нейродермит не заразен, но зуд может быть очень сильным и снижать качество жизни, приводя к нарушениям сна и проблемам в интимной сфере [4][5][24].
В зарубежной литературе можно встретить синонимы: простой хронический лишай, ограниченный нейродерматит и лишай Видаля [1]. В европейской школе нейродермит объединяют с атопическим дерматитом [2]. В отечественной литературе эти заболевания разделяют.
Автором концепции нейродермитов был французский дерматолог Луи Брок, он же классифицировал их на две формы: локализованную и распространённую. Термин «распространённый нейродермит» долгое время использовался как синоним атопического дерматита у взрослых, тогда как у детей его называли «атопическим дерматитом раннего детского возраста». Сейчас правильнее называть его «простым хроническим лишаём», так как нарушение работы нервной системы хоть и основная, но не единственная причина этого состояния.
Распространённость
Нейродермит — это распространённое хроническое заболевание кожи, поражающее до 12 % населения. Чаще всего болезнь возникает в среднем и пожилом возрасте, достигая пика в 30–50 лет, вероятно из-за повышенного стресса в этот период жизни. У женщин нейродермит встречается в два раза чаще, чем у мужчин [3].
Причины нейродермита
Зачастую заболевание развивается на фоне стресса. При психоэмоциональном перенапряжении человек чувствует зуд и начинает бесконтрольно расчёсывать кожу. Расчёсы вызывают ещё больший зуд, и возникает повторяющийся цикл «зуд — расчёсы — зуд». Образующиеся при этом очаги усиливают стресс, и процесс распространяется на ещё бо́льшие участки кожи.
Некоторые исследования указывают на взаимосвязь нейродермита с депрессией, тревогой и другими психологическими расстройствами [6]. Триггером также может стать нарушение кожи при других дерматозах, например при ксерозе (сухости кожи), псориазе, атопии, чесотке и др. [7] К провоцирующим факторам можно отнести и тесную одежду [24].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы нейродермита
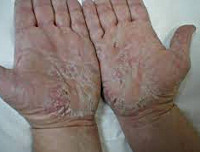
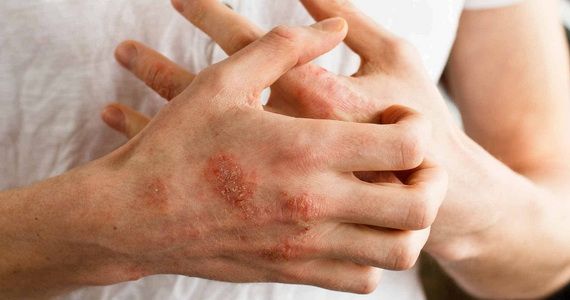
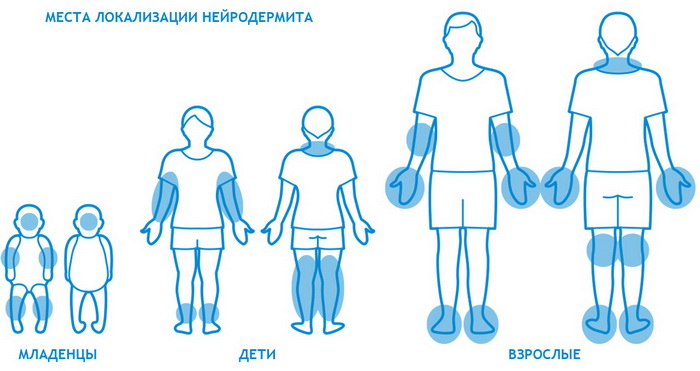
Первым и основным симптомом заболевания является зуд. Для нейродермита характерны единичные или множественные очаги поражений, чаще в легкодоступных местах — на коже и волосистой части головы, задней и боковых поверхностях шеи, голенях, лодыжках, разгибательной поверхности предплечий, особенно в области запястья, а также на вульве, лобке или мошонке [9].
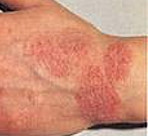
В результате многократного расчёсывания в поражённой области возникают очаги лихенификации — утолщённые участки с усиленным кожным рисунком, размер которых может варьироваться от 3 до 10 см и более. Цвет очагов — от жёлтого до тёмно-красно-коричневого в центре и более тёмного и насыщенного по краям.
На поверхности лихенифицированного участка кожи возникают гнойнички — полости, заполненные желтовато-зелёным содержимым. Далее на их месте образуются жёлто-коричневые корки. Из-за постоянного зуда и расчёсов ногти у пациентов становятся блестящими — так называемые «полированные ногти».
Больные обычно раздражительны и плаксивы. Зачастую у них присутствует дефицит массы тела, понижено давление, характерна слабость в теле и повышенная утомляемость [10].
Патогенез нейродермита
Кожа выполняет ряд важных функций: иммунную, защитную, секреторную, рецепторную, дыхательную, терморегуляторную и обменную.
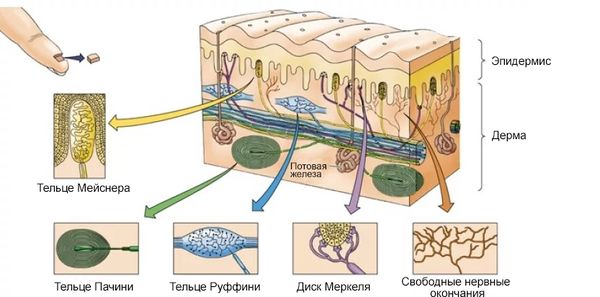
Остановимся подробнее на рецепторной функции. Существует болевая, тактильная и температурная кожная чувствительность. За восприятие различных ощущений ответственны рецепторы кожи, которые можно разделить на два основных типа:
- несвободные нервные окончания: тельца Мейснера — функции осязания; колбы Краузе — чувство холода; тельца Руффини — ощущение тепла; тельца Пачини — положение тела в пространстве, ощущение давления и вибрации; диск Меркеля — улавливание прикосновений;
- свободные нервные окончания: ноцицепторы, расположенные в верхнем слое кожи, — ощущения боли, зуда и жжения.
Таким образом, кожа непрерывно реагирует на различные раздражения, поступающие из окружающей среды, а также взаимодействует с центральной и вегетативной нервной системой.
Большое значение в развитии нейродермита имеют нарушения в работе центральной нервной системы (ЦНС), вегетативной нервной системы (преобладание тонуса симпатической нервной системы) и эндокринные расстройства (нарушения гипоталамо-гипофизарно-надпочечниковой системы). Предполагается, что ведущую роль в патогенезе этого заболевания имеют нервно-эндокринные нарушения.
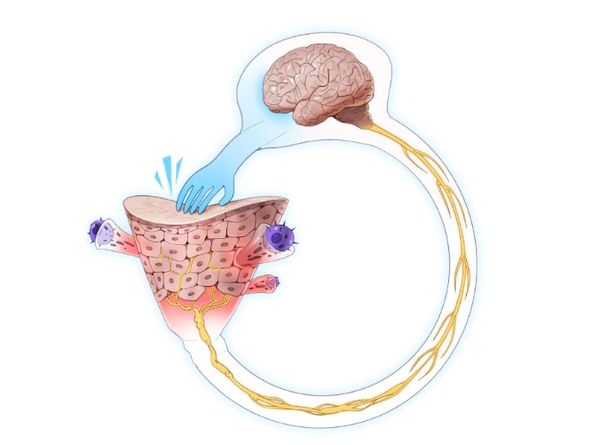
Так, основным симптомом нейродермита является зуд, который возникает из-за активации нервных волокон, расположенных в эпидермисе. Эти волокна оканчиваются в спинном мозге и далее передают импульсы таламусу, гипоталамусу и коре головного мозга. Важную роль при зуде играют многие периферические и центральные медиаторы — биологически активные вещества, с помощью которых между нейронами передаётся электрохимический импульс. Медиаторы действуют либо напрямую на свободные нервные окончания и кератиноциты (клетки кожи), либо опосредовано. Примечательно, что кератиноциты выделяют множество нейрональных медиаторов и рецепторов, и все они вовлечены в ощущение зуда [12].
При расчёсывании повреждается кожа, что приводит к высвобождению медиаторов зуда — цитокинов, протеаз и антимикробного пептида, которые активируют иммунные клетки и стимулируют сенсорные нейроны и каналы зуда (TRPV3 и GPCR) [16]. Сигнал зуда при этом передаётся в головной мозг, вызывая чесательный рефлекс, а нервы высвобождают нейропептиды, усиливающие воспаление (так называемое нейрогенное воспаление). Такие изменения повышают чувствительность кожи — она становится ещё более уязвимой для внешних и внутренних факторов. Этот механизм приводит к порочному кругу «зуд — расчёсы — зуд» [13].
Классификация и стадии развития нейродермита
Нейродермит подразделяют на локализованный (ограниченный) и генерализованный (диффузный), а также на первичный и вторичный.
При первичной форме кожа до развития болезни чистая, без патологических высыпаний. Вторичный нейродермит возникает на фоне других зудящих дерматозов, например хронической экземы, себорейного дерматита, красного плоского лишая, псориаза или чесотки.
Ограниченный нейродермит чаще появляется на фоне психоэмоциональных переживаний. Очаги поражения при этом располагаются на чётко ограниченных легкодоступных участках. В типичных случаях в очаге выделяют три зоны: центральную (утолщение кожи), среднюю (множество мелких блестящих узелков) и периферическую (усиленная пигментация кожи).
Диффузная форма может возникнуть на фоне интоксикаций, хронической инфекции и нарушения работы внутренних органов (печени, желудка и почек), что запускает аллергические реакции. Ряд авторов считают диффузную форму аналогом атопического дерматита, особенно если это заболевание выявлено и у близких родственников [10].
Осложнения нейродермита
При регулярных расчёсах нарушается целостность кожи и появляются ссадины. Из-за этого может присоединиться вторичная инфекция, чаще бактериальная, вызывающая гнойно-воспалительные заболевания.
Длительное поражение кожи также может влиять на пролиферацию и дифференцировку кератиноцитов, т. е. нарушать процессы размножения и специализации клеток кожи [8][14]. Это может привести к развитию в очагах поражения плоскоклеточного рака, но такие случаи редки.
Диагностика нейродермита
Для постановки диагноза врач тщательно собирает анамнез (историю болезни): спрашивает, какие симптомы беспокоят, чем болел пациент, как лечился, страдает ли аллергией.
На приёме нужно рассказать о факторах, которые могли спровоцировать развитие заболевания (например, о недавно перенесённом стрессе), а также о возможных сопутствующих патологиях, которые осложняют течение нейродермита. Если есть документы о сопутствующих заболеваниях, можно предоставить их врачу напрямую или через специальное приложение.
При заболевании может наблюдаться низкий уровень глюкозы, уменьшение выработки желудочного сока и надпочечниковая недостаточность [10].
Чтобы исключить первичные воспалительные дерматозы и оценить объём повреждения, доктор проведёт полное дерматологическое обследование. Оно включает визуальный осмотр кожи, пальпацию (ощупывание) очагов поражения, также могут проводиться специальные кожные пробы, микроскопическое исследование соскобов с кожи для исключения грибковой патологии и дерматоскопия очагов (метод, при котором врач с помощью специального устройства изучает поверхность кожи более детально).
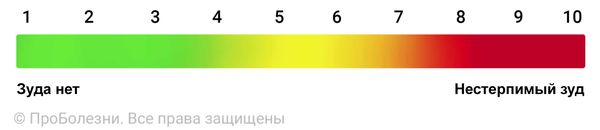
Интенсивность зуда можно оценить с помощью субъективной визуально-аналоговой шкалы.
Биопсия (взятие кусочка кожи для проведения исследования) поможет отличить нейродермит от других состояний со схожими симптомами: гипертрофического красного плоского лишая, псориазиподобных высыпаний, контактного дерматита, плоскоклеточного рака и грибовидного микоза.
При исследовании тканей в лаборатории выявляют характерные признаки — гиперкератотическую бляшку с очагами паракератоза (нарушением ороговения), выраженный слой зернистых клеток, удлинённую и неравномерно утолщённую эпидермальную сеть, акантоз (увеличение числа шиповатых клеток эпидермиса, приводящее к утолщению) и др.
Электронная микроскопия показывает коллагеновые волокна, прикреплённые к базальной пластинке и над ней [3].
Дифференциальная диагностика
Нейродермит следует отличать:
- от атопического дерматита;
- хронической экземы;
- псориаза;
- гипертрофического красного плоского лишая;
- узловатого пруриго Гайда;
- дерматофитии;
- кожной Т-клеточной лимфомы;
- застойного дерматита.
Чтобы отличить нейродермит от аллергии, врач может назначить обследование на сывороточные аллерген-специфические антитела: пищевые, бытовые, пыльцевые, эпидермальные, к лекарственным препаратам и укусам насекомых [17].
Лечение нейродермита
Лечение пациентов с подтверждённым диагнозом начинается с устранения провоцирующих факторов и возможных раздражителей. Нужно перестать носить тесную одежду, уменьшить потоотделение, подстригать ногти, использовать подсушивающие и спиртосодержащие средства для кожи.
Состояние, как правило, улучшается при отдыхе и релаксации. В большинстве случаев растирание и расчёсывание представляют собой рефлекторную, неосознанную привычку. Понимание механизма «зуд — расчёсы — зуд» и его связи с заболеванием может помочь справиться с этой привычкой.
Также при нейродермите важно восстановить барьерный слой кожи. Для этого применяются смягчающие увлажняющие средства (эмоленты), в состав которых входят холестерин, церамиды, свободные жирные кислоты, глицерол, гиалуроновая кислота, небольшой процент мочевины и салициловой кислоты в качестве отшелушивающего вещества. Кроме того, облегчить состояние поможет прохладный компресс или лёд [25].
Медикаментозное лечение разделяется на местное и системное. В каждом случае врач подбирает терапию индивидуально.
К местной терапии относятся:
- Кремы и мази с противозудными средствами: Ментолом, Анестезином, Димедролом, Фенистилом. Они хорошо облегчают зуд и обладают меньшими побочными эффектами по сравнению с другими средствами.
- Топические глюкокортикостероиды (тГКС) [15][23]. В зависимости от расположения и вида очага поражения назначают препараты разной активности. Например, если поражена кожа передней поверхности голени или области затылка, то стоит выбрать тГКС со средней или высокой активностью (Бетаметазон, Клобетазол). Препараты этой группы быстро уменьшают воспаление и зуд, но при длительном и некорректном использовании могут возникнуть побочные эффекты: фолликулит, гипертрихоз, гипопигментация, атрофия кожи, телеангиэктазии (сосудистые звёздочки) и стрии (растяжки).
- Наружные ингибиторы кальциневрина (Такролимус и Пимекролимус). Эти нестероидные противовоспалительные средства позволяют избежать побочных эффектов, которые возникают при длительном использовании тГКС. Наружные ингибиторы кальциневрина следует применять в чувствительных зонах, например в области гениталий [16][19].
- Окклюзионные повязки. Накладывают на короткий промежуток, чтобы усилить проникновение местных препаратов. Метод также даёт дополнительные преимущества — пациент не может расчёсывать кожу и начинает избавляться от этой пагубной привычки.
К системной терапии относятся:
- Антигистаминные препараты. Эти лекарства блокируют рецепторы гистамина (медиатора зуда) на поверхности клеток сосудистого эндотелия. В первую очередь назначают антигистаминные препараты II поколения (Цетиризин, Лоратадин, Фексофенадин). При необходимости, если седативный эффект может принести пользу, применяют антигистаминные средства I поколения (Диметинден, Хлоропирамин, Дифенгидрамин) [15].
- Транквилизаторы (Гидроксизин). Эффективны в лечение зуда, обладают седативным и противотревожным действием.
- Системные глюкокортикостероидные препараты (Преднизолон). Применяют при тяжёлых формах нейродермита, плохо поддающихся наружному лечению.
- Генно-инженерные биологические препараты (Дупилумаб). Назначают при среднетяжёлом и тяжёлом атопическом дерматите [20][21][22].
Если зуд возник из-за нарушения психоэмоционального состояния, то требуется консультация невролога, психиатра и психолога с дальнейшим назначением психотропных препаратов.
В тяжёлых случаях при распространённых зудящих высыпаниях эффективны физиотерапевтические методы: фототерапия с УФ-А и/или УФ-В облучением, фотохимиотерапия.
Прогноз. Профилактика
Заболевание протекает длительно, с периодами относительной ремиссии. Без лечения симптомы могут распространиться на другие участки тела, после чего лекарства будут слабее действовать.
Чтобы очаги поражения быстрее заживали, а новые не появлялись, следует:
- увлажнять кожу специальными липидо-восполняющими средствами;
- принимать прохладный душ;
- вытирать кожу лёгкими, промакивающими движениями;
- коротко стричь ногти;
- контролировать психоэмоциональное состояние, избегать стресса;
- носить свободную одежду, на ночь надевать носки или перчатки [24];
- к коже должна прилегать свободная хлопчатобумажная ткань;
- отказаться от курения;
- быть физически активным;
- следить за режимом сна, проветривать помещение;
- правильно питаться.
Белые или почти белые плоскоцилиндрические таблетки с фаской.
Действующее вещество: ипидакрина гидрохлорид (в виде ипидакрина гидрохлорида моногидрата) 20 мг.
Вспомогательные вещества: лактоза моногидрат, крахмал картофельный (Е1401), кальция стеарат (Е572).
Антихолинэстеразные препараты.
Код ATX: N07АА.
Фармакодинамика
Нейромидин – обратимый ингибитор холинэстеразы. Препарат непосредственно стимулирует проведение импульса в нервно-мышечном синапсе и в ЦНС вследствие блокады калиевых каналов мембраны. Нейромидин усиливает действие на гладкие мышцы не только ацетилхолина, но и адреналина, серотонина, гистамина и окситоцина. Нейромидин обладает следующими фармакологическими эффектами:
• улучшает и стимулирует нервно-мышечную передачу;
• восстанавливает проведение импульсов в периферической нервной системе, нарушенное вследствие воздействия различных факторов (травма, воспаление, воздействие местных анестетиков, некоторых антибиотиков, калия хлорида и др.);
• усиливает сократимость гладкомышечных органов под влиянием всех агонистов, за исключением калия хлорида;
• умеренно стимулирует ЦНС в комбинации с проявлением отдельных седативных эффектов;
• улучшает память.
Адекватные исследования по изучению безопасности лекарственного средства у детей не проведены.
Фармакокинетика
После приема внутрь препарат быстро всасывается из желудочно-кишечного тракта. Всасывание главным образом происходит из 12-перстной кишки, в меньшей мере – из тонкого кишечника. Максимальная концентрация активного вещества в плазме крови после приема дозы 10 мг наблюдается через один час. 40-55% активного вещества связываются с белками плазмы крови. Нейромидин быстро поступает в ткани, и в стадии стабилизации в плазме крови обнаруживается только 2% активного вещества. Препарат метаболизируется в печени. Элиминация препарат осуществляется через почки, а также экстраренально, преобладает экскреция с мочой. Период полуэлиминации составляет 40 минут. Экскреция препарата Нейромидин почками происходит главным образом путем канальцевой секреции, и только 1/3 препарата выделяется путем клубочковой фильтрации. Только 3,7 % дозы препарата выделяется с мочой в неизмененном виде после перорального приема.
Заболевания периферической нервной системы (неврит, полиневрит, полиневропатия, полирадикулоневропатии, миастения и миастенический синдром различной этиологии); бульбарные параличи и парезы; восстановительный период при органических поражениях ЦНС, сопровождающихся двигательными нарушениями; комплексная терапия демиелинизирующих заболеваний; нарушения памяти различного происхождения (болезнь Альцгеймера и другие формы старческого слабоумия); атония кишечника.
Таблетки Нейромидин принимают внутрь.
Заболевания периферической нервной системы, миастения и миастенический синдром: 10-20 мг 1-3 раза в день. Нейромидин 20 мг таблетка на части не делится, при необходимости назначения дозы 10 мг рекомендуется использовать раствор для внутримышечного и подкожного введения 5 мг/мл.
Курс лечения составляет от одного до двух месяцев. При необходимости курс лечения можно повторить несколько раз с перерывом между курсами в 1-2 месяца.
Для предотвращения миастенических кризов при тяжелых нарушениях нервно-мышечной проводимости кратковременно парентерально вводят 1-2 мл (15-30 мг) Нейромидин 15 мг/мл раствор для внутримышечного и подкожного введения, затем лечение продолжают таблетками Нейромидин, дозу можно увеличить до 20-40 мг (1-2 таблетки) 5-6 раз в день.
Нарушения памяти различного происхождения (болезнь Альцгеймера и другие формы старческого слабоумия): дозу и продолжительность лечения устанавливают индивидуально, максимальная суточная доза иногда может достигать 200 мг, курс лечения – от одного месяца до одного года.
Лечение и профилактика атонии кишечника: 20 мг (одна таблетка) 2-3 раза в день в течение 1-2 недель.
Нейромидин, как и другие лекарства, может вызывать побочные действия, которые проявляются не у всех пациентов. Нейромидин обычно хорошо переносится.
Классификация нежелательных побочных реакций по частоте развития: очень часто (≥ 1/10); часто (≥ 1/100 до < 1/10); нечасто (≥ 1/1000 до < 1/100); редко (≥ 1/10 000 до < 1/1000); очень редко (< 1/10 000); * – частота проявления не известна (невозможно определить по доступным данным).
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения: нечасто – усиленное выделение секрета бронхов.
Нарушения со стороны нервной системы: нечасто, в случае применения высоких доз – головокружение, головная боль, слабость, сонливость, мышечные судороги.
Нарушения со стороны кожи и подкожных тканей: часто – усиленное потоотделение; нечасто, в случае применения высоких доз – кожные аллергические реакции (зуд, сыпь).
Нарушения со стороны желудочно-кишечного тракта: часто – повышенное слюнотечение, тошнота; нечасто – рвота, в случае применения высоких доз; редко – боли в эпигастрии, понос.
Нарушения со стороны сердца: часто – сердцебиение, брадикардия.
Слюнотечение и брадикардию можно уменьшить м-холиноблокаторами (атропин и др.). В случае проявления побочных эффектов, уменьшают дозу или кратковременно (1-2 дня) прерывают прием препарата.
Повышенная чувствительность к ипидакрину или к вспомогательным веществам препарата. Эпилепсия, экстрапирамидные нарушения с гиперкинезом, стенокардия, выраженная брадикардия, бронхиальная астма, непроходимость кишечника и/или обструкции мочевыводящих путей, вестибулярные расстройства, язвенная болезнь желудка или двенадцатиперстной кишки в стадии обострения.
Во время беременности и в период кормления грудью.
Препарат содержит лактозу. Не следует применять пациентам с редкой врожденной непереносимостью галактозы, дефицитом Lapp лактазы или с глюкозо-галактозной мальабсорбцией.
При тяжелой передозировке может развиться “холинергический криз”.
Симптомы: бронхоспазмы, слезоточивость глаз, усиленное потоотделение, сужение зрачков, нистагм, спонтанная дефекация и мочеиспускание, рвота, брадикардия, блокада сердца, аритмии, гипотензия, беспокойство, тревога, возбужденность, чувство страха, атаксия, судороги, кома, неразборчивость речи, сонливость и слабость. Симптомы могут быть слабо выражены.
Лечение: применяют симптоматическую терапию, используют м-холиноблокаторы: атропин, циклодол, метацин и др.
С осторожностью назначать при язвенной болезни желудка и двенадцатиперстной кишки, тиреотоксикозе, заболеваниях сердечно-сосудистой системы. В связи с фармакологическим действием ингибиторов холинэстеразы с осторожностью назначать пациентам с обструктивными заболеваниями дыхательных путей в анамнезе или при острых заболеваниях дыхательных путей.
Особенности применения в педиатрической практике
Данные об эффективности и безопасности при использовании в педиатрической практике отсутствуют.
Особенности применения в гериатрической практике
Отсутствуют данные о неблагоприятном действии Нейромидин или о необходимости снижения дозировки при применении в пожилом возрасте.
Особенности применения у лиц с нарушением функций печени и почек
Отсутствуют данные о неблагоприятном действии Нейромидин на функции печени и почек.
Отсутствуют данные о необходимости коррекции дозы у лиц с нарушением функции печени и почек.
Препарат увеличивает тонус матки и может вызвать преждевременную родовую деятельность, поэтому не рекомендуется применять во время беременности.
В период кормления грудью – противопоказан.
Пациентам, у которых наблюдается седативное действие, во время соблюдать осторожность, управляя транспортными средствами механизмы.
Нейромидин усиливает седативный эффект в комбинации со средствами, угнетающими центральную нервную систему. Действие и побочные эффекты усиливаются при совместном применении с другими ингибиторами холинэстеразы и м-холиномиметическими средствами. У больных myasthenia gravis увеличивается риск развития холинергического криза, если применять Нейромидин одновременно с другими холинергическими средствами. Возрастает риск развития брадикардии, если β-адреноблокаторы применялись до начала лечения препаратом Нейромидин. Церебролизин улучшает ментальную активность препарата Нейромидин.
Алкоголь усиливает побочные эффекты препарата.
5 лет. Не применять препарат после истечения срока годности, указанного на упаковке.
Хранить в защищенном от влаги и света месте при температуре не выше 25 °C. Хранить в недоступном для детей месте.
10 таблеток в блистере из пленки поливинилхлоридной и фольги алюминиевой лакированной. По 5 блистеров вместе с инструкцией по применению помещают в пачку из картона.
По рецепту.
Производитель
АО «Олайнфарм».
Адрес: ул. Рупницу 5, Олайне, LV-2114, Латвия.
Адрес организации, принимающей на территории Республики Беларусь претензии от потребителей по качеству продукции (товара):
Представительство АО «Олайнфарм», ул. Краснозвездная, д. 18 «Б», к. 501, Республика Беларусь.
Нейродермит – это кожное заболевание неврогенно-аллергического характера (нейроаллергодерматоз), имеющее хроническое рецидивирующее течение. Нейродермит характеризуется мокнущими кожными высыпаниями, приступами сильного зуда, расчесыванием с последующим образованием корочек, пигментации и утолщения кожи на пораженных участках. Нейродермит диагностируется на основании дерматологического осмотра, определения уровня IgE, кожно-аллергических проб, биопсии кожи. Лечение нейродермита включает гипоаллергенную диету, охранительный режим, прием антигистаминных, седативных, кортикостероидных препаратов, наружное применение мазей, бальнеотерапию, физиотерапию, курортолечение.
Общие сведения
Нейродермит – хронический дерматоз нейроаллергического характера, протекающий с частыми обострениями. В настоящее время в клинической дерматологии для обозначения группы заболеваний, протекающих с кожными аллергическими проявлениями, принят термин «атопический дерматит». Это понятие объединило такие отдельные нозологические формы, как нейродермит, пруриго (почесуха), экзема, экссудативный диатез, пеленочный дерматит и др. Однако до сих пор отдельные диагнозы широко используются в клинической аллергологии, дерматологии, педиатрии, что диктует необходимость подробного рассмотрения к каждой из этих форм. По данным многочисленных исследований, нейродермит широко распространен в разных возрастных группах и встречается у 0,6–1,5% взрослых лиц. Заболеваемость нейродермитом выше среди женщин (65%) и жителей мегаполисов.
Нейродермит
Причины нейродермита
Несмотря на многолетнее изучение проблемы нейродермита, в его этиологии и патогенезе до сих пор остается немало «белых пятен».
- Неврогенная теория происхождения нейродермита ведущую роль в генезе заболевания отводит нарушениям ВНД, что сопровождается дискоординацией нервных процессов, патологическим изменением их силы, уравновешенности и подвижности. У больных нейродермитом прослеживается прямая корреляция между тяжестью кожных проявлений и функциональных нарушений нервной системы. В пользу неврогенной теории говорит и тот факт, что провоцировать манифестацию нейродермита или его обострение могут стрессовые ситуации. Лицам, страдающим нейродермитом, присущи невротические черты личности: тревожность, эмоциональная лабильность, напряженность, подавленность, ипохондрия, депрессия и пр.
- Аллергическая теория генеза нейродермита во главу угла ставит гиперсенсибилизацию организма к тем или иным пищевым, лекарственным, химическим веществам. Последователи данной теории считают, что нейродермит является прямым продолжением экссудативно-катарального диатеза детского возраста. На близость нейродермита к аллергическим заболеваниям указывает частое сочетание аллергодерматоза с крапивницей, поллинозом, бронхиальной астмой, аллергическим конъюнктивитом.
- Наследственная теория рассматривает этиологию и патогенез нейродермита в русле генетической предрасположенности к атопии. Так, исследования показывают, что нейродермит развивается у 56-81% людей, чьи родители (соответственно один или оба) также страдали данным недугом. Учитывая выше сказанное, скорее всего, следует думать о неврогенно-аллергической природе нейродермита и его преимущественном развитии у лиц с наследственной предрасположенностью.
Толчком к началу и прогрессированию нейродермита могут послужить психогенные факторы, интоксикации, эндогенные и экзогенные раздражители (обострение хронических инфекций, пищевые, ингаляционные, контактные аллергены, инсоляция, вакцинация), эндокринные нарушения, беременность, лактация и пр. Значительная роль в развитии нейродермита отводится патологии ЖКТ (ферментопатиям, гастродуодениту, дисбактериозу кишечника, запорам, дискенезиям желчевыводящих путей, хроническому панкреатиту и т. д.) и ЛОР органов (гаймориту, этмоидиту, хроническому тонзиллиту и фарингиту), создающим условия для аутоаллергизации и аутоинтоксикации.
Патогенез
Основные патогенетические изменения при нейродермите касаются иммунных нарушений, избыточной продукции вазоактивных веществ и нарушений регуляции сосудистого тонуса. Так, у 80% пациентов с нейродермитом выявляется значительное увеличение уровня IgE и эозинофилов в крови. Повышенное высвобождение медиаторов воспаления, в частности гистамина, определяет характерные для нейродермита упорный зуд и чувствительность кожи. Следствием изменения тонуса сосудов кожи становится стойкий белый дермографизм, снижение температуры непораженных участков кожи. Нарушение липидного обмена, функции сальных и потовых желез приводит к сухости кожи. Патоморфологические изменения кожи при нейродермите представлены акантозом, межклеточным отеком (спонгиозом), гиперкератозом, наличием периваскулярных инфильтратов в дерме.
Классификация
В зависимости от распространенности поражения кожных покровов различают следующие формы нейродермита:
- ограниченную (лишай Видаля) — захватывает отдельные участки кожи
- диссеминированную — объединяет несколько очагов ограниченного нейродермита.
- диффузную – разлитое поражение кожных покровов.
Ряд авторов отождествляет с атопическим дерматитом именно диффузный нейродермит. По характеру изменений кожи в пораженных очагах выделяют следующие разновидности ограниченного нейродермита: псориазиформный (с очагами шелушения), белый (с очагами депигментации), декальвирующий (с поражением волосистой части головы и развитием алопеции), бородавчатый или гипертрофический (с опухолевидными изменениями кожи), линеарный (с кожными проявлениями в виде линейных полос), фолликулярный (с образованием остроконечных папул зоне волосяного покрова).
Симптомы нейродермита
При ограниченном варианте поражение кожи обычно представлено локальными зудящими бляшками величиной не более ладони в области задней или боковой поверхности шеи, пахово-бедренных складок, мошонки, половых губ, межъягодичной складки. Измененные участки кожи представляют собой зоны лихенификации, окруженные диссеминированными папулами по периферии. В позднем периоде нейродермита по краям очагов формируется гиперпигментация, на фоне которой, в местах расчесов, может образовываться вторичная лейкодерма — участки обесцвеченной кожи.
Формированию диффузного нейродермита, как правило, предшествует наличие экссудативного диатеза в грудном возрасте, затем детской экземы, и, наконец, собственно атопического дерматита (диффузного нейродермита). Типичная локализация поражения: лицо (лоб, щеки, красная кайма губ), шея, локтевые и коленные сгибы, грудная клетка, внутренняя поверхность бедер. Кожа в местах поражения сухая, гиперемированная, лихенизированнная с экскориациями, корочками, очагами экссудации; границы измененной кожи нерезкие. При вовлечении красной каймы губ развивается атопический хейлит.
Ведущий симптом нейродермита — мучительный кожный зуд, усиливающийся в ночное время. Интенсивный зуд доставляет пациенту эмоциональные и физические переживания, приводит к бессоннице, раздражительности, невротическим изменениям личности, депрессии. Расчесы кожи часто сопровождаются образованием длительно незаживающих ран, присоединением вторичной инфекции. Осложнения при нейродермите могут включать фолликулит, импетиго, фурункулез, стафилодермии, гидраденит, лимфаденит, лимфангит, грибковую инфекцию, вирусные поражения (контагиозный моллюск, простые и подошвенные бородавки, герпетиформную экзему Капоши) и др.
Среди других кожных симптомов при диффузном нейродермите встречаются темные круги под глазами, продольные суборбитальные складки (линии Денни-Моргана) под нижними веками, глубокие ладонные и подошвенные складки, фолликулярный кератоз. Для больных нейродермитом характерна слабость и быстрая утомляемость, снижение веса, артериальная гипотония, гипогликемия; иногда у них обнаруживается катаракта, кератоконус, экзема сосков, ихтиоз. Для диффузного нейродермита типичны обострения в осенне-зимний период и ремиссии в течение теплого времени года.
Диагностика
Диагноз нейродермита может быть выставлен специалистом-дерматологом или аллергологом-иммунологом уже на основании клинических признаков, поскольку специфические лабораторные и инструментальные маркеры данного заболевания отсутствуют. Критериями для диагностики нейродермита выступают: дерматит с типичной локализацией, сухость кожных покровов, интенсивный зуд и расчесы кожи, рецидивирующее хроническое течение. Большое диагностическое значение имеет наличие сопутствующих аллергических заболеваний (аллергического ринита, бронхиальной астмы и др.), наследственной отягощенности по атопическим заболеваниям, связь обострений с дополнительной аллергизацией организма и т. п.
В анализах крови при нейродермите отмечается эозинофилия, повышение уровня общего и аллергенспецифичных IgE. При проведении кожных аллергопроб (скарификационных, аппликационных) обнаруживается положительная реакция на те или иные аллергены. При проведении биопсии кожи выявляются характерная для нейродермитa морфологическая картина. Дифференциальная диагностика при нейродермите должна проводиться с дерматитами (себорейным, контактным), дерматофитией, розовый лишаем, чесоткой, псориазом, дисгидротической экземой и др.
Лечение нейродермита
Современная стратегия терапии нейродермита включает следующие направления: устранение причинно-значимых факторов (инфекционных, аллергенных, психогенных), приводящих к обострению аллергодермтоза; наружное местное (противовоспалительное, увлажняющее) лечение; системное лечение.
- Диетотерапия. Пациенту, страдающему нейродермитом, показана гипоаллергенная диета; соблюдение охранительного режима, включающего полноценный сон, отсутствие стрессов и т. п.; ношение белья и одежды из натуральных материалов; санация хронических очагов инфекции ЛОР-органов и зубо-челюстной системы.
- Местная терапиия нейродермита проводится с использованием кортикостероидных мазей, дегтярных мазей, нафталановой мази, лечебной косметики для ухода за кожей. Хороший эффект может давать криомассаж, физиотерапия (фонофорез с кортикостероидами, диадинамотерапия, магнитотерапия, индуктотермия, гальванизация, дарсонвализация, электросон), рефлексотерапия (электропунктура, лазеропунктура), обкалывание очагов ограниченного нейродермита бетаметазоном, гидрокортизоном.
- Системная фармакотерапия нейродермита проводится в различных направлениях. Ведущая роль в лечении отводится антигистаминным препаратам, седативным и иммуномодулирующим средствам, системным кортикостероидам, витаминам. Больным с тяжелыми формами диффузного нейродермита может быть показана иммуносупрессивная терапия, ПУВА-терапия и селективная фототерапия, УФО крови, гипербарическая оксигенация, плазмаферез.
Пациентам с нейродермитом рекомендуется курортолечение в условиях сухого морского климата, радоновые и сероводородные ванны, талассотерапия.
Прогноз и профилактика
Ограниченный нейродермит имеет более легкое течение, чем диффузная форма. Постоянный зуд и косметические дефекты вызывают фиксированность больных на своем состоянии, приводя к вторичным психическим наслоениям, ухудшают качество жизни, ограничивают работоспособность. Тем не менее, с возрастом (примерно к 25-30 годам) у многих больных даже при диффузном нейродермите может наблюдаться регресс симптомов до очаговых проявлений или даже спонтанное самоизлечение.
Профилактика нейродермита должна начинаться с раннего детства и включать грудное вскармливание, рациональное введение прикормов, соблюдение диетических рекомендаций по питанию детей, терапию сопутствующих заболеваний, исключение психотравмирующих факторов.
Нейродермит: причины и профилактика заболевания
25 декабря 2019
Ежегодно специалисты фиксируют около 7 млн новых случаев кожных заболеваний. Неприятные ощущения и неэстетичный вид кожных покровов заставляют людей скрывать свой недуг от окружающих и ограничивать себя в досуге. Одним из наиболее распространенных дерматологических заболеваний является нейродермит.
Что такое нейродермит?
Нейродермит — хроническая болезнь нейроаллергического генеза. Это рецидивирующий недуг, для которого характерны периоды обострения, ремиссии и сезонности. В моменты острого течения болезни отмечаются покраснение кожных покровов, шелушение и сильный зуд, заставляющий человека расчесывать кожу до крови. Следующая стадия — возникновение волдырей, которые сначала не отличаются по цвету от кожных покровов. Затем папулы приобретают розово-коричневый оттенок. Узелки начинают разрастаться, образуя единый очаг без четких границ. Кожа постепенно синеет, а затем краснеет. Во время ремиссии кожные покровы обесцвечиваются. Если болезнь протекает в тяжелой форме, этот период не наступает.
Важно знать! Сильный зуд заставляет человека расчесывать кожу. В ранки легко поникает гнойная или грибковая инфекция, которая может вызвать вторичное инфицирование и усугубить течение нейродермита.
Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
В острый период болезни кожная реакция сочетается с аллергическим ринитом, бронхиальной астмой или поллинозом.
Для окружающих дерматит не опасен, однако у заболевшего недуг может спровоцировать нервный срыв.
Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.
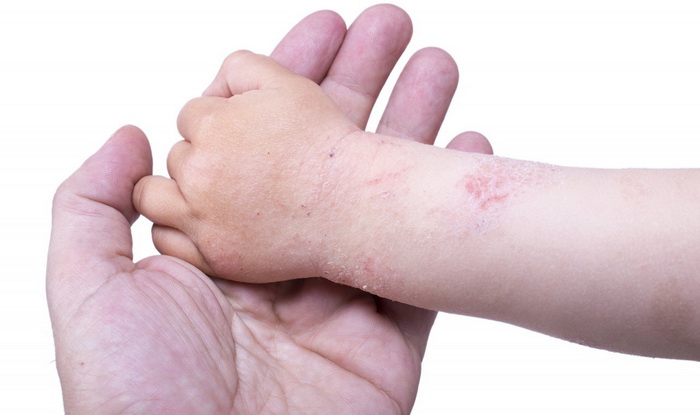
Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
Причины возникновения заболевания и профилактика нейродермита
Нейродермит — недуг, на появление которого влияет множество факторов.
От чего бывает нейродермит:
- осложненный семейный анамнез;
- нарушения гормонального фона;
- стресс;
- неврологические проблемы и сбои в работе ЖКТ;
- вакцинация, проведенная без учета иммунологического статуса пациента;
- продолжительное умственное и физическое перенапряжение;
- перенесенные тяжелые инфекции;
- неправильный режим дня, несбалансированное питание;
- несоблюдение правил личной гигиены;
- плохая экология;
- постоянный контакт с аллергенами (шерсть животных, плесень, пыль, пыльца растений, продукты питания, медикаменты, косметика, бытовая химия).
Профилактика нейродермита практически не отличается от мер, принимаемых для предотвращения возникновения других недугов. Она предполагает правильное питание, соблюдение режима дня, ограничение чрезмерных физических и умственных нагрузок, укрепление иммунитета.
Людям, предрасположенным к появлению кожных аллергических реакций, рекомендуется носить одежду из натуральных материалов.
В период ремиссии не стоит подвергать кожу действию высоких и низких температур. Следует отказаться от агрессивных средств для пилинга. Нежелательно пользоваться кремами, содержащими в составе корицу, перец, ментол.
Важно знать! Женщине, страдающей от нейродермита, рекомендуется проводить профилактические мероприятия до зачатия ребенка. Для поддержания естественного иммунитета малыша ей следует продлить грудное вскармливание.
Что может спровоцировать обострение нейродермита
В случае успешного лечения период ремиссии длится от нескольких недель до 5 и более лет. Однако болезнь может неожиданно вернуться, что потребует от пациента оперативного обращения к врачу.
Одним из главных условий, способствующих снижению частоты обострения нейродермита у взрослых и детей, является выявление факторов риска. В некоторых случаях врачи советуют сдать анализы на аллергены.
Чтобы снизить риск обострения, специалисты рекомендуют отказаться или ограничить употребление продуктов питания, способных вызвать кожные реакции (шоколад, цитрусовые, соленья, копчености).
Алкоголь — один из факторов, провоцирующих возвращение дерматита. Пациентам, страдающим от нейродермита, стоит воздержаться от употребления спиртного.
Виды нейродермита
Выделяют несколько разновидностей этого заболевания, каждая из которых имеет ряд отличительных особенностей. Ниже приведены разные виды нейродермита с фото, на которых видно его проявление.
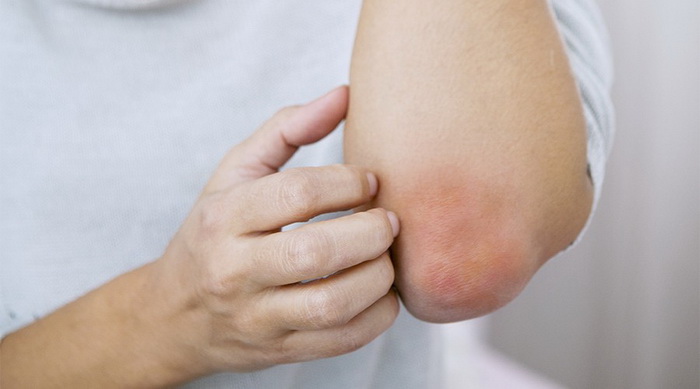
Ограниченный нейродермит
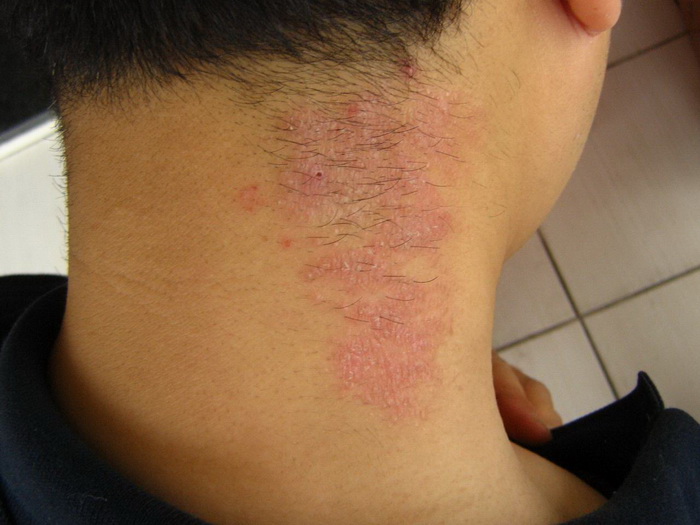
Эта форма заболевания характеризуется возникновением сыпи на четко ограниченном участке кожи. Узловые образования обычно локализуются на шее, в области половых органов, в паху, под коленями и в месте локтевого сгиба.
Особенности:
- кожа в пораженной области чешется, но не мокнет;
- покровы покрываются коркой;
- зуд отмечается преимущественно в ночное время;
- очаги поражения имеют круглую форму, симметричны;
- кожа приобретает розовый или коричневый оттенок.
Диффузный нейродермит
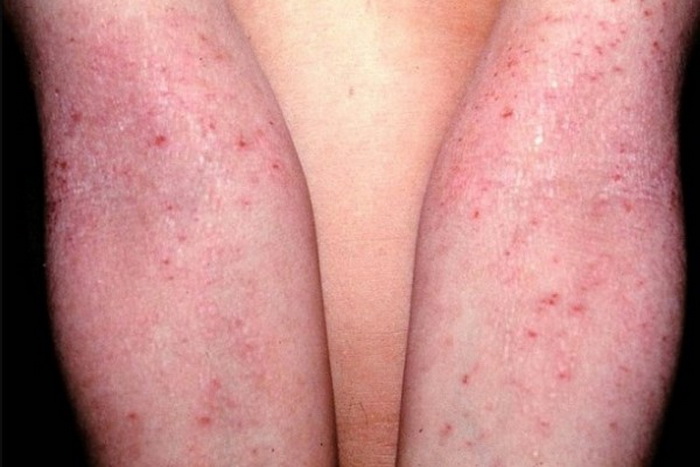
Эта форма болезни протекает намного сложнее. На теле образуются множественные очаги. Обычно нейродермит локализуется на руках, ногах, в местах сгиба коленей и локтей, на щеках, носу, губах. Если недуг возник в детском возрасте, в момент обострения поражается кожа вокруг глаз и волосистая часть головы.
Отличительный признак болезни — мокнущие ранки, которые со временем подсыхают.
Терапия ограниченного и диффузного нейродермита практически не отличается и предполагает использование мазей, уменьшающих зуд, а также проведение физиотерапевтических мероприятий.
Лечение заболевания
Приступая к терапии этого заболевания, следует помнить, что избавиться навсегда от него не получится. При правильном определении симптомов и лечения нейродермита возможно достижение впечатляющих результатов.
Основные способы терапии:
- диета;
- соблюдение режима дня;
- антигистаминные лекарства;
- витамины и ферментные препараты (при нарушении работы ЖКТ);
- физиотерапия.
Один из методов лечения — гормонотерапия. Прием гормональных средств показан при частых рецидивах. Однако такие медикаменты имеют множество противопоказаний. Мази с содержанием гормонов нельзя наносить на чувствительные участки кожи. Ограничено время применения таких препаратов (не более 5 дней).
Специалисты клиники «ПсорМак» в Москве работают по авторской методике. Врачи назначают мази собственного изготовления с учетом формы заболевания, что обеспечивает эффективность терапии. Методика полностью исключает небезопасное лечение гормонами и ультрафиолетом.
В основе терапии — комплексный подход, предполагающий использование мазей и препаратов на основе лечебных трав, а также иглотерапию. Если к нейродермиту присоединяется грибковая инфекция, врачи назначают антимикотики.
Уход за кожей и необходимость диеты
Чтобы предотвратить обострение нейродермита, необходимо позаботиться о регулярном увлажнении и насыщении кожи липидами, отказаться от скрабов.
Диета с правильным меню при нейродермите у взрослых — один из способов продлить период ремиссии. Пациентам рекомендуется отказаться от сахара, алкоголя, кофе, продуктов с глютеном и химическими консервантами.
Советы специалиста по лечению заболевания
Лечение недуга предполагает не только активную работу врача, но и соблюдение простых рекомендаций пациентом. Если вы столкнулись с этим заболеванием, следуйте следующим советам:
- увлажняйте кожу для предотвращения трещин;
- оздоравливайте кишечник;
- соблюдайте диету;
- используйте мази на основе лечебных трав для снятия зуда;
- не допускайте появления ран;
- носите одежду из гипоаллергенных материалов;
- посещайте физиотерапевтические процедуры.
Лечение — ответственная задача, с которой вам поможет справиться только квалифицированный врач. Специалисты клиники «ПсорМак» в Москве готовы ответить на волнующие вас вопросы и после детальной диагностики назначить своевременное и эффективное решение. Профессионалы клиники работают по уникальной авторской методике, позволяющей добиться устойчивого результата. Свяжитесь с нами через онлайн чат на сайте или закажите бесплатный обратный звонок. Вы можете также позвонить нам по телефонам 8 (800) 500-49-16, +7 (495) 150-15-14 и записаться на прием в удобное время.
По данным ВОЗ, от нейродермита страдает 2-5% населения планеты. Это хроническое заболевание требует грамотного лечения и проведения профилактических мероприятий. Правильная терапия способствует увеличению длительности периода ремиссии и улучшению качества жизни пациента
25 декабря 2019
Автор статьи: врач-дерматолог Мак Владимир Федорович
Нейромидин® (Neuromidin)
💊 Состав препарата Нейромидин®
✅ Применение препарата Нейромидин®
Описание активных компонентов препарата
Нейромидин®
(Neuromidin)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2023.07.05
Владелец регистрационного удостоверения:
Код ATX:
N07AA
(Антихолинэстеразные средства)
Лекарственная форма
| Нейромидин® |
Таб. 20 мг: 50 шт. рег. №: П N014238/01 |
Форма выпуска, упаковка и состав
препарата Нейромидин®
Таблетки белого или почти белого цвета, плоскоцилиндрические, с фаской.
Вспомогательные вещества: лактозы моногидрат — 65 мг, крахмал картофельный — 14 мг, кальция стеарат — 1 мг.
10 шт. — упаковки ячейковые контурные (5) — пачки картонные.
Фармакологическое действие
Оказывает непосредственное стимулирующее влияние на проведение импульса по нервным волокнам, межнейрональным и нервно-мышечным синапсам периферической и центральной нервной системы. Фармакологическое действие ипидакрина основано на сочетании двух механизмов действия: блокады калиевых каналов мембраны нейронов и мышечных клеток; обратимого ингибирования холинэстеразы в синапсах.
Ипидакрин усиливает действие на гладкие мышцы не только ацетилхолина, но и адреналина, серотонина, гистамина и окситоцина.
Ипидакрин обладает следующими фармакологическими эффектами: улучшает и стимулирует проведение импульса в нервной системе и нервно-мышечную передачу; усиливает сократимость гладкомышечных органов под влиянием агонистов ацетилхолиновых, адреналиновых, серотониновых, гистаминовых и окситоциновых рецепторов, за исключением калия хлорида; улучшает память, тормозит прогредиентное развитие деменции.
Фармакокинетика
Всасывание
После приема внутрь быстро всасывается из ЖКТ. Cmax в плазме крови достигается через 1 ч.
Распределение
Связывание с белками плазмы крови составляет 40-50%. Ипидакрин быстро поступает в ткани, период полураспределения составляет 40 мин.
Метаболизм
Ипидакрин метаболизируется в печени.
Выведение
Выводится почками, а также экстраренально (через ЖКТ). Экскреция почками происходит, главным образом, путем канальцевой секреции и только 1/3 дозы выделяется путем клубочковой фильтрации.
Показания активных веществ препарата
Нейромидин®
- заболевания периферической нервной системы: моно- и полиневропатия, полирадикулопатия, миастения, миастенический синдром различной этиологии;
- заболевания ЦНС: бульбарные параличи и парезы; восстановительный период органических поражений ЦНС, сопровождающихся двигательными и/или когнитивными нарушениями;
- лечение и профилактика атонии кишечника.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Дозы и длительность лечения определяют индивидуально в зависимости от степени тяжести заболевания.
Заболевания периферической нервной системы
При моно- и полиневропатии, полирадикулопатии различной этиологии, миастении и миастеническом синдроме — по 10-20 мг 1-3 раза/сут. Курс лечения составляет от 1 до 2 мес. При необходимости курс лечения можно повторить несколько раз с перерывом между курсами в 1-2 мес.
Для предотвращения миастенических кризов, при тяжелых нарушениях нервно-мышечной проводимости кратковременно парентерально вводят 15-30 мг ипидакрина для инъекций, затем лечение продолжают, применяя ипидакрин внутрь — дозу можно увеличить до 20-40 мг 5 раз/сут.
Заболевания ЦНС
При бульбарных параличах и парезах, во время восстановительного периода органических поражений ЦНС (травматического, сосудистого и иного генеза), сопровождающихся двигательными и/или когнитивными нарушениями — по 10-20 мг 2-3 раза/сут. Курс лечения — от 2 до 6 мес. При необходимости курс лечения повторяют.
Для лечения и профилактики атонии кишечника — по 20 мг 2-3 раза/сут в течение 1-2 недель.
Если очередная доза не была принята вовремя, дополнительно ее принимать не следует.
Максимальная суточная доза — 200 мг.
Побочное действие
Реакции, обусловленные стимуляцией м-холинорецепторов: <10% — слюнотечение, усиленное потоотделение, сердцебиение, тошнота, диарея, желтуха, брадикардия, боль в эпигастрии, усиленное выделение секрета бронхов, бронхоспазм, судороги. Слюнотечение и брадикардию можно уменьшить м-холиноблокаторами (атропин и другие).
При применении препарата в высоких дозах: <10% — головокружение, головная боль, боль за грудиной, рвота, общая слабость, сонливость, кожные аллергические реакции (зуд, сыпь). В этих случаях уменьшают дозу или кратковременно (на 1-2 дня) прерывают прием препарата.
Прочие: <10% — повышение тонуса матки, кожные проявления аллергических реакций.
Противопоказания к применению
- повышенная чувствительность к ипидакрину и вспомогательным веществам используемого препарата.
- эпилепсия;
- вестибулярные расстройства;
- экстрапирамидные заболевания с гиперкинезами;
- стенокардия;
- выраженная брадикардия;
- бронхиальная астма;
- механическая непроходимость кишечника или мочевыводящих путей;
- язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения;
- беременность (препарат повышает тонус матки);
- период грудного вскармливания;
- детский и подростковый возраст до 18 лет (отсутствуют систематизированные данные о применении).
С осторожностью применять при язвенной болезни желудка и двенадцатиперстной кишки, тиреотоксикозе, заболеваниях сердечно-сосудистой системы, у пациентов с обструктивными заболеваниями дыхательной системы в анамнезе или при острых заболеваниях дыхательных путей, а также при лактазной недостаточности, непереносимости лактозы, синдроме мальабсорбции лактозы/изомальтозы, т.к. в состав используемого препарата может входить лактоза.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности и в период лактации (грудного вскармливания).
Не оказывает тератогенного, эмбриотоксического действия.
Применение у детей
Противопоказан в детском и подростковом возрасте до 18 лет.
Особые указания
В период лечения пациент должен исключить употребление алкоголя. Алкоголь усиливает побочные эффекты ипидакрина.
Влияние на способность к управлению транспортными средствами и механизмами
Во время лечения пациент должен воздержаться от вождения автотранспорта, а также занятий потенциально опасными видами деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Усиливает седативный эффект в комбинации со средствами, угнетающими ЦНС.
Действие ипидакрина и побочные эффекты усиливаются при совместном применении с другими ингибиторами холинэстеразы и м-холиномиметическими средствами.
У пациентов с миастенией увеличивается риск развития холинергического криза при одновременном применении ипидакрина с другими холинергическими средствами.
Возрастает риск развития брадикардии, если бета-адреноблокаторы применялись до начала лечения ипидакрином.
Ипидакрин можно применять в комбинации с ноотропными препаратами.
Ипидакрин ослабляет угнетающее действие на нервно-мышечную передачу и проведение возбуждения по периферическим нервам местных анестетиков, аминогликозидов, калия хлорида.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код

![Нейродермит [26] Нейродермит [26]](https://probolezny.ru/media/bolezny/nyayrodermit/nyayrodermit-26_s.jpeg)
![Очаги лихенификации [27] Очаги лихенификации [27]](https://probolezny.ru/media/bolezny/nyayrodermit/ochagi-lihenifikacii-27_s.jpeg)